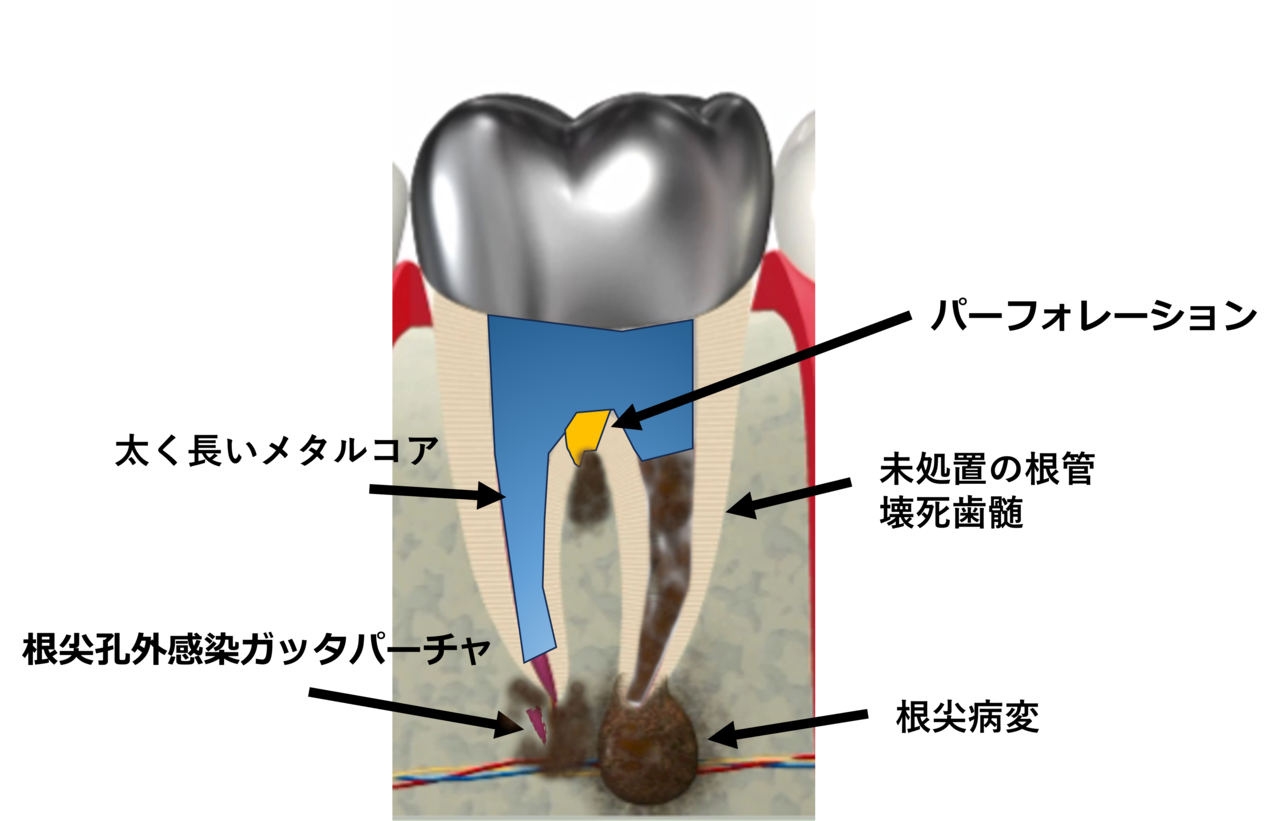
難症例の治療 (Dr.三田)
他院で抜歯といわれたが、生まれ付き添ってきた自分の歯だから最後まで使えるところまで使っていきたい
インプラントやブリッジ、入れ歯になる時間稼ぎとなってくれるだけでもいい
などの患者さんのご希望を踏まえて、下記ケースは歯科医学上 抜歯対象とされている歯、難治症例(他院で抜歯宣告)の保存治療を試みたケースです。
治療した時間が無駄になるかもしれない。保存した場合のリスクなども承諾して頂いて治療を行いました。比較的シンプルな症例になります。
実際のところ下記のような難治化してしまうようなトラブルが複合化しているケースが非常に多いです。
※院長は下記症例のような対応は抜歯対応になる場合がございます
症例の治療について(Dr.三田)
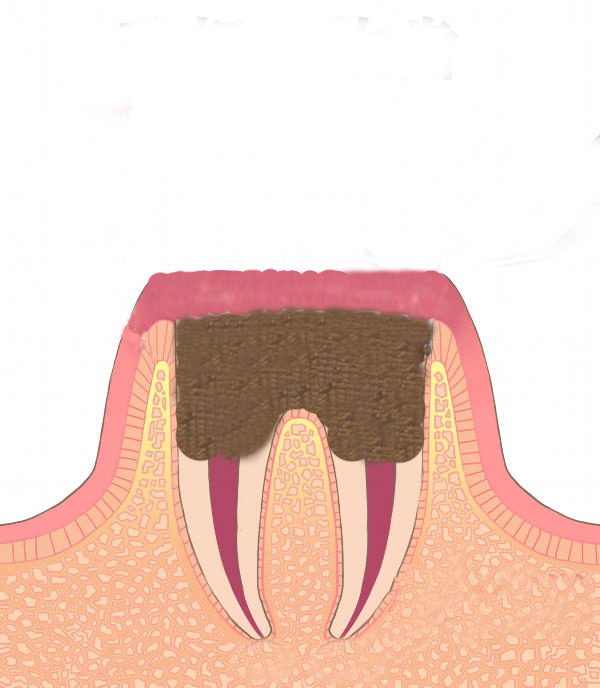
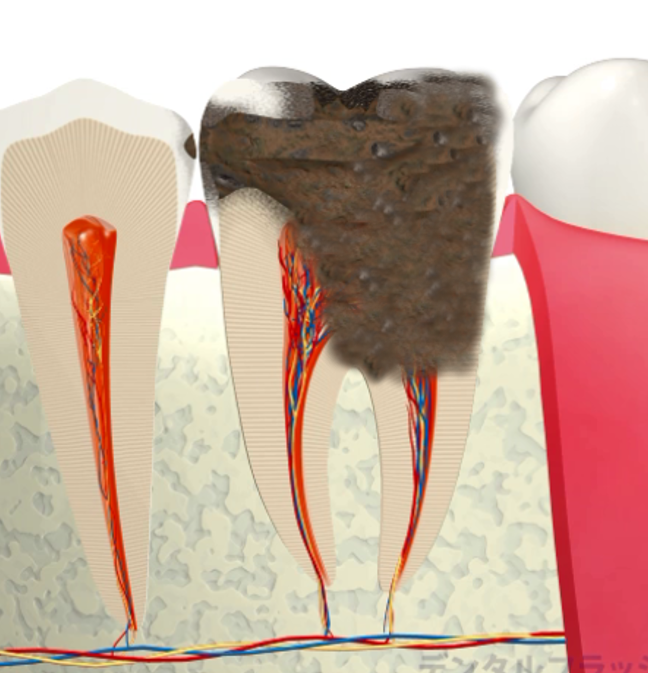
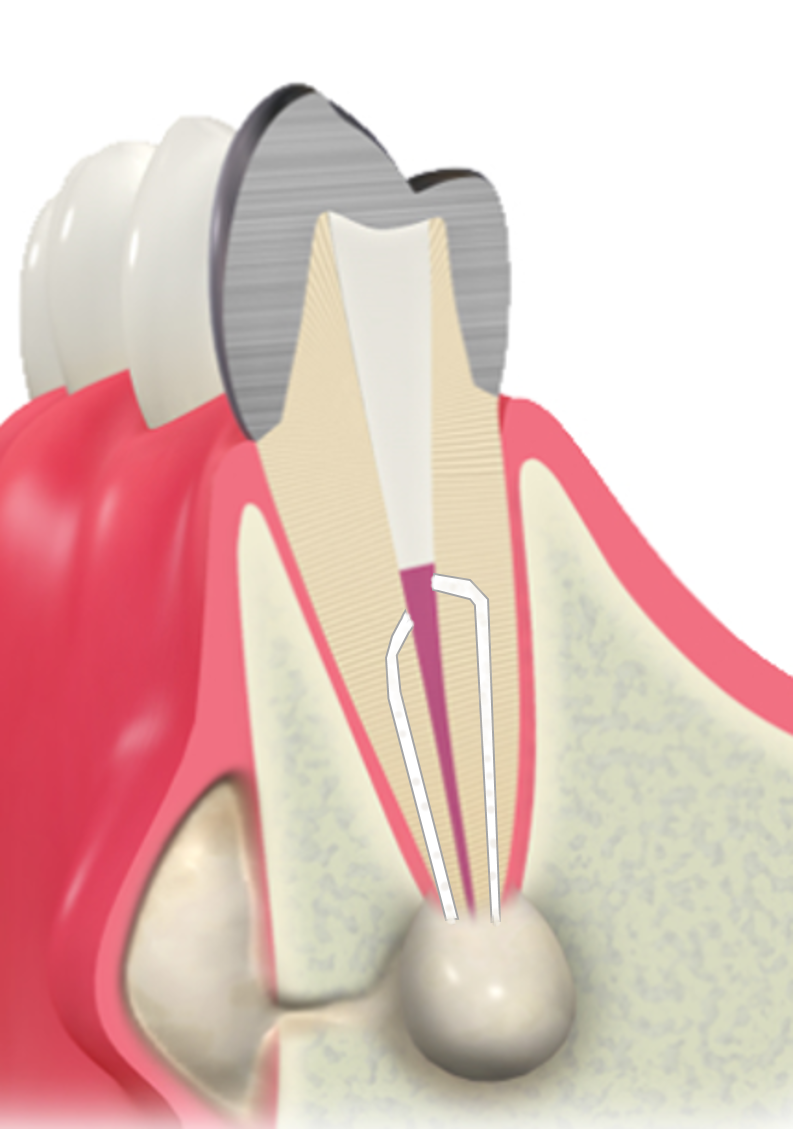
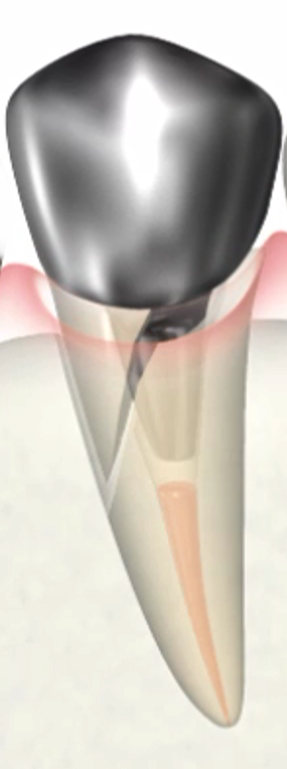
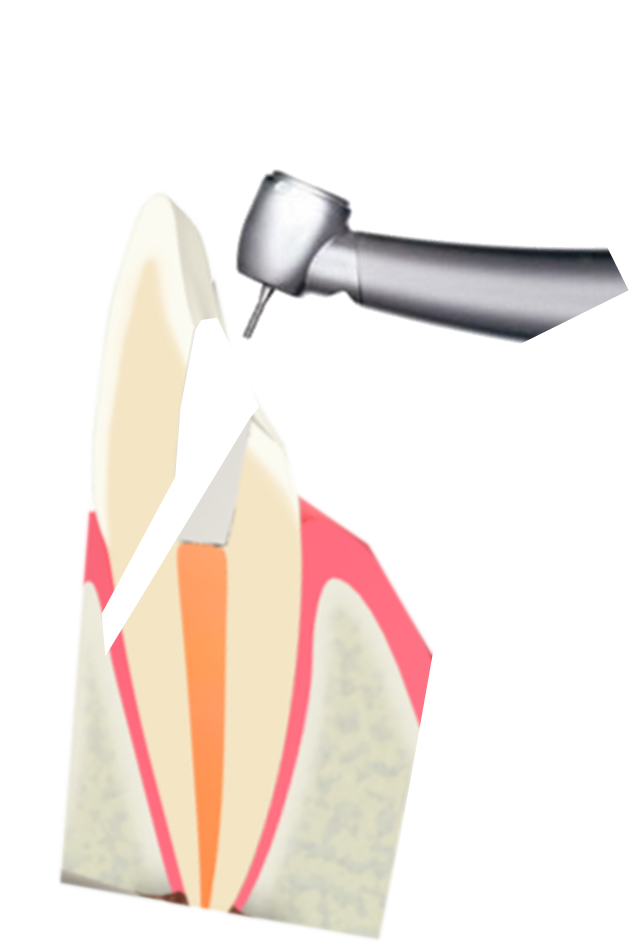
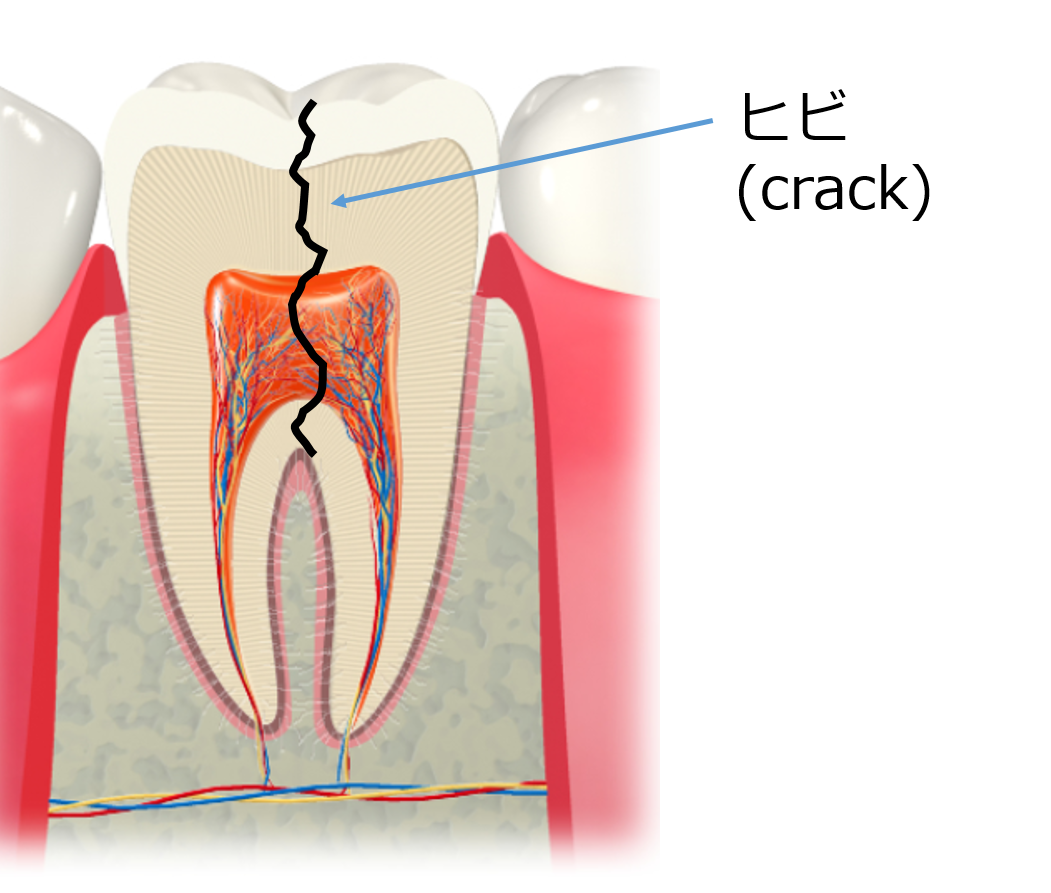
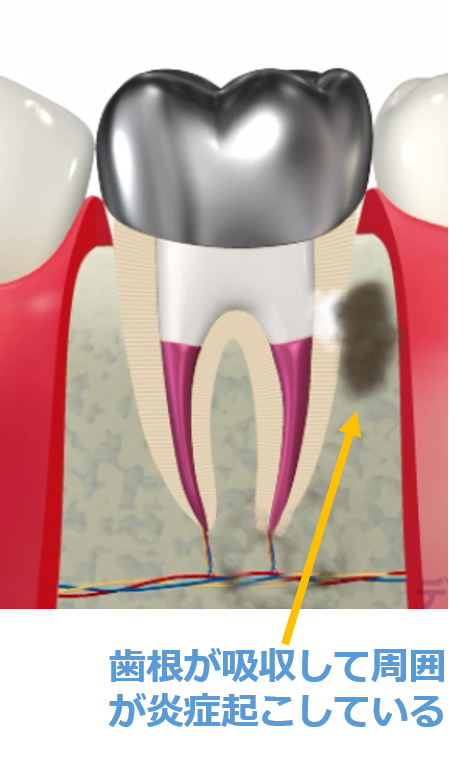
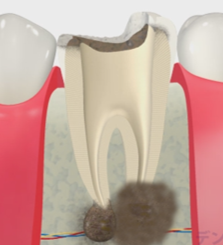
歯ぐきの下まで進行した虫歯、歯質がほとんど残っていない歯、歯根破折を起こしている歯、
難治性根尖性歯周炎、外部吸収・内部吸収・セメント質剥離など――
一般的には抜歯と判断されることの多い症例です。
しかし、感染源を適切に除去し、
条件が整えば保存できる可能性があります。
感染を取るだけでは十分ではないことがあります
感染源を除去することは治療の第一段階です。
腫れや痛みが消え、炎症が落ち着くことは非常に重要です。
しかしそれだけで、歯が長期的に安全に機能する状態になるとは限りません。
歯質が大きく失われた歯や歯根破折を起こしている歯は、
原因を除去し感染が治まり骨が回復したとしても構造的には弱い状態です。
そのため、その歯をどのように機能させるかが非常に重要になります。
弱った歯に以前と同じ咬合力が集中すると、
再破折や再感染の原因になることがあります。
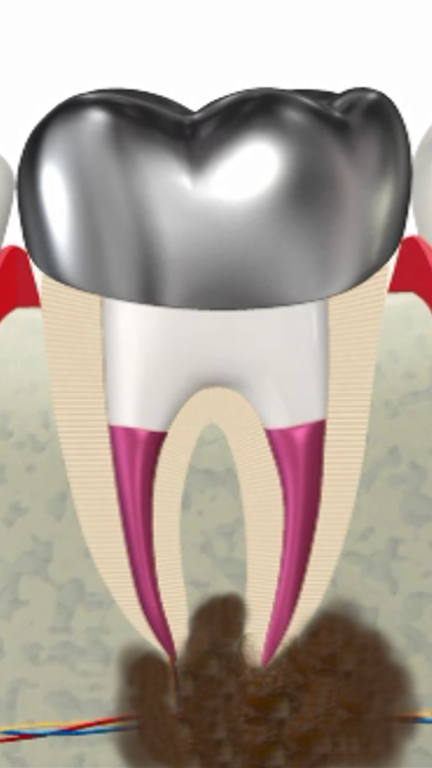
咬合まで含めた治療計画
そのため私は、
・咬合接触の精密な調整
・力の流れを考慮した補綴設計
・隣在歯・対合歯を含めた咬合全体の再評価
を行い、咬合力をコントロールし、再破折や再感染のリスクを抑える状態を設計します。
治療前には、
・残存歯の支持能力
・咬合接触の分布
・咬合力の集中部位
などを評価します。
弱った歯だけでなく、口腔全体の咬合支持の状態を踏まえて判断します。
歯根破折を防ぐための考え方
歯を守るためには、
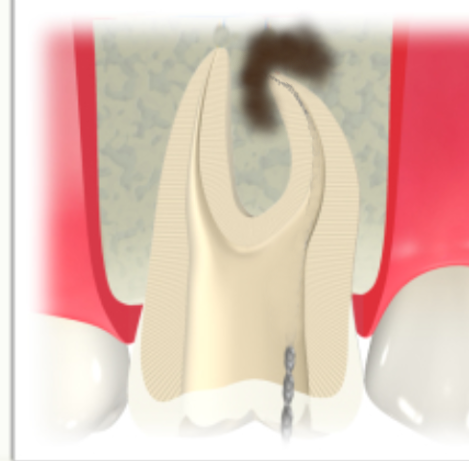
虫歯治療や根管治療そのものも、できる限り侵襲を抑える必要があります。
・必要以上に削らない
・歯質を可能な限り保存する
・MI(Minimal Intervention)の考え方を取り入れる
ことを徹底しています。
虫歯治療ではダイレクトボンディングやダイレクトブリッジを選択し、できる限り歯質を保存します。さらに、歯髄(神経)も可能な限り温存することを重視しています。
深い虫歯であっても、
・直接覆髄
・部分断髄、歯頚部断髄
・シールドレストレーション
などの方法を適切に選択し、安易に神経を除去しない治療を心がけています。しかし歯髄の炎症が不可逆的に進行している場合には無理に温存すると予後を悪化させることがあります。そのため、診査・診断に基づき適切な治療法を選択します。
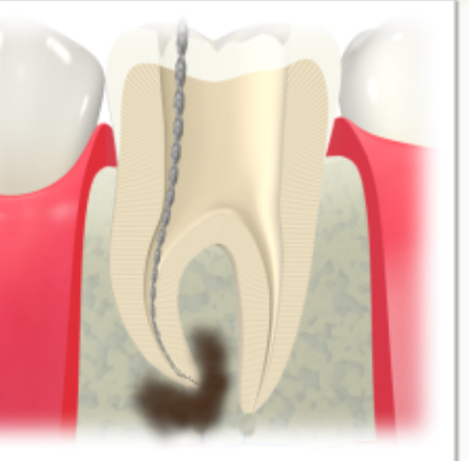
また、根管治療が必要となった場合も、
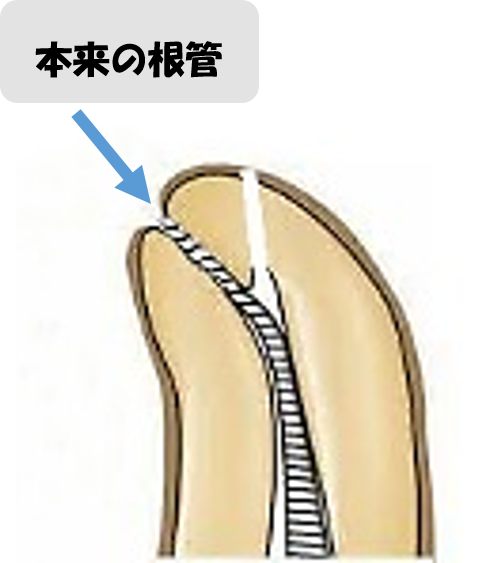
・形成を最小限にとどめ(歯の強度を決めるperi-cervical dentinを極力保存)
・十分な薬液洗浄
・高周波機器(EMATなど)の併用
により細菌数の減少を図り、
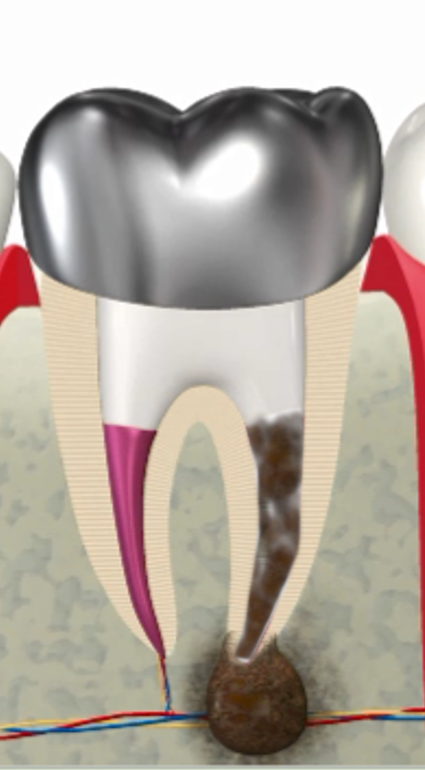
封鎖にはMTAやバイオセラミックシーラーなど
生体親和性と封鎖性に優れた材料を使用します。
削る量を増やすのではなく、
洗浄と封鎖の質を高めることで歯を守る考え方です。
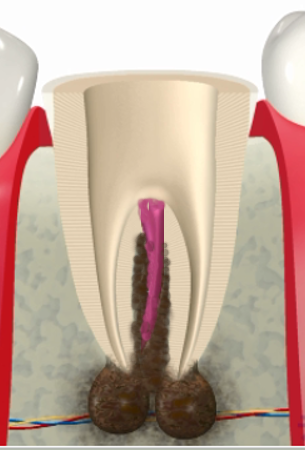
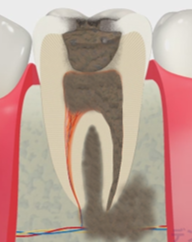
実際に、十分な感染コントロールが行われれば、
根尖病変が縮小・消失していく症例を多く経験しています。
すべてを残せるわけではありません
垂直性歯根破折ですでに感染が広範囲に及んでいるケース(それでも治療を行うことが多いです)、
残根状態が長期間続き歯根が極端に短くなっているケース、
セメント質剥離が広範囲に及んでいるケース
難治性の根尖孔外感染のケース
などは保存の可否に慎重な判断が必要になります。
しかし、可能性が残っている限り、
安易に抜歯という選択はしません。
新着情報
診療時間
| 月 | 火 | 水 | 木 | 金 | 土 | 日 | |
|---|---|---|---|---|---|---|---|
| 午前 | ○ | ○ | ○ | × | ○ | ○ | × |
| 午後 | ○ | ○ | ○ | × | ○ | ○ | × |
午前:10:00~13:00
午後:14:30~19:00
休診日:木曜・日曜・祝日